IVF Success Rate สำคัญแค่ไหน? สิ่งที่ควรรู้ก่อนเริ่มรักษา
90 ผู้เข้าชม
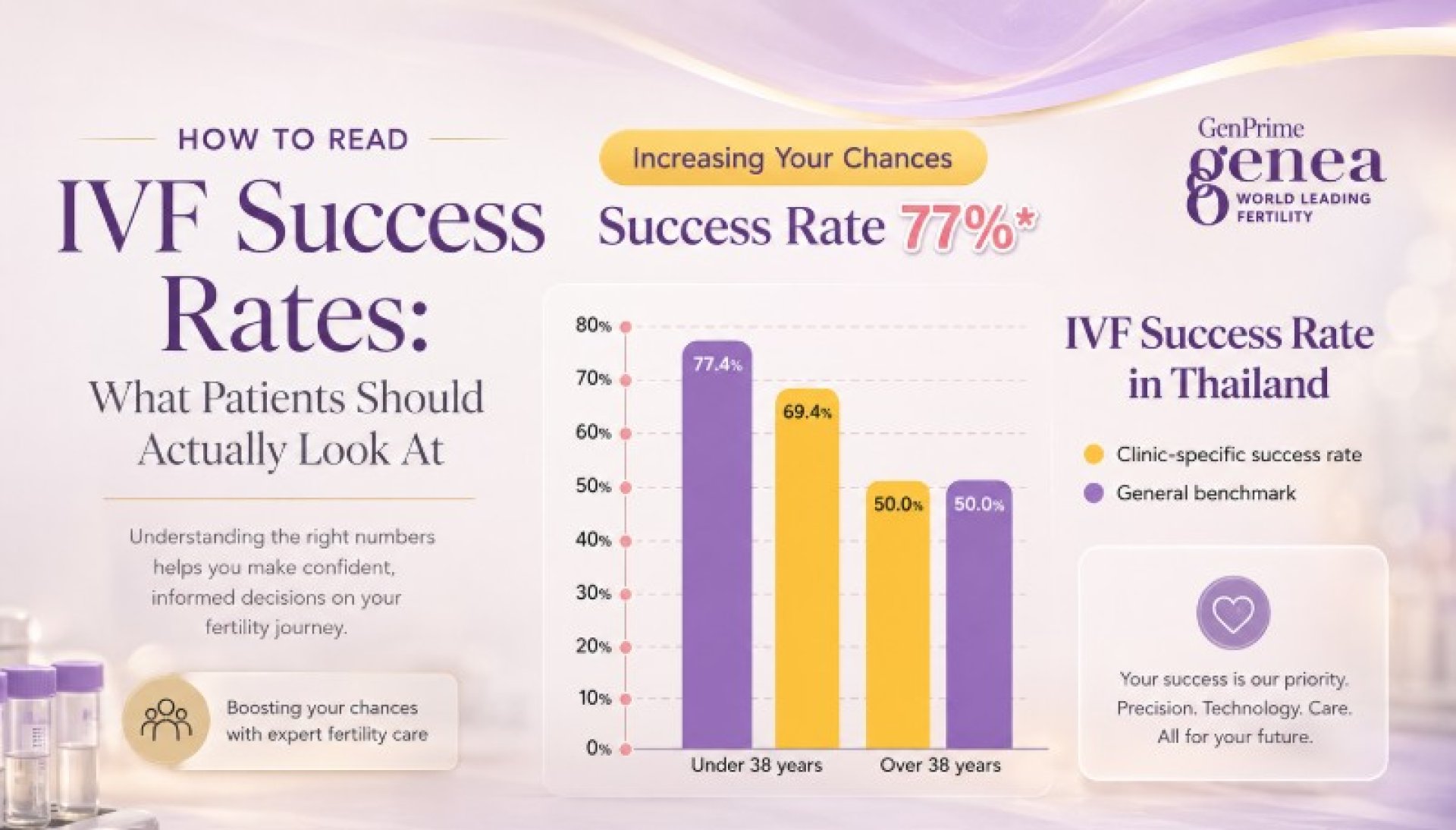
IVF Success Rate สำคัญแค่ไหน? สิ่งที่ควรรู้ก่อนเริ่มรักษา
เมื่อเริ่มค้นหาคลินิก IVF หลายคนมักพบตัวเลขต่าง ๆ เช่น
ในตอนแรก ตัวเลขเหล่านี้อาจดูเข้าใจง่ายและตรงไปตรงมา แต่ในความเป็นจริง สถิติความสำเร็จของ IVF มีความซับซ้อนมากกว่าที่หลายคนคิด คลินิกแต่ละแห่งอาจใช้วิธีการวัดผลที่แตกต่างกัน รายงานผลในกลุ่มผู้ป่วยที่ต่างกัน หรือให้ความสำคัญกับช่วงต่าง ๆ ของกระบวนการรักษา ดังนั้น การเปรียบเทียบคลินิกจาก “เปอร์เซ็นต์เพียงตัวเดียว” อาจทำให้เข้าใจคลาดเคลื่อนได้
การเข้าใจว่า “อัตราความสำเร็จของ IVF” หมายถึงอะไร และควรตีความอย่างไรในบริบทที่เหมาะสม จะช่วยให้ผู้เข้ารับการรักษาสามารถตัดสินใจเกี่ยวกับการรักษาภาวะมีบุตรยากได้อย่างมีข้อมูลมากขึ้น
“อัตราความสำเร็จของ IVF” จริง ๆ แล้วหมายถึงอะไร?
สิ่งสำคัญที่ควรเข้าใจก่อนคือ ไม่มีคำนิยามมาตรฐานเพียงหนึ่งเดียวสำหรับคำว่า “อัตราความสำเร็จของ IVF” เพราะแต่ละคลินิกอาจรายงานผลลัพธ์ในรูปแบบที่ต่างกัน เช่น
ผลลัพธ์เหล่านี้ไม่ใช่สิ่งเดียวกัน และเกิดขึ้นในแต่ละช่วงของกระบวนการ IVF ดังนั้น เมื่อต้องเปรียบเทียบสถิติ IVF ผู้เข้ารับการรักษาควรทำความเข้าใจว่า ตัวเลขที่รายงานนั้นวัด “ผลลัพธ์ประเภทใด” กันแน่
Pregnancy Rate vs Live Birth Rate
ผลตรวจการตั้งครรภ์เป็นบวก มักเป็นสัญญาณแรกเริ่มที่บ่งบอกว่ามีการฝังตัวของตัวอ่อนเกิดขึ้น ซึ่งเรียกว่า biochemical pregnancy หลังจากนั้นไม่กี่สัปดาห์ การอัลตราซาวด์อาจยืนยันการตั้งครรภ์ด้วยการพบ gestational sac หรือ fetal heartbeat ซึ่งเรียกว่า clinical pregnancy
อย่างไรก็ตาม ในมุมมองของผู้เชี่ยวชาญด้านภาวะมีบุตรยากหลายคน “อัตราการคลอดบุตรมีชีวิต” หรือ live birth rate ถือเป็นหนึ่งในตัวชี้วัดระยะยาวที่มีความหมายมากที่สุด เพราะสะท้อนผลลัพธ์สุดท้ายของการรักษา ไม่ใช่เพียงช่วงเริ่มต้นของการตั้งครรภ์
ทั้งนี้ ไม่ได้หมายความว่าตัวชี้วัดระยะต้นไม่มีความสำคัญ แต่เป็นการแสดงให้เห็นว่า สถิติแต่ละแบบกำลังสะท้อน “คนละช่วง” ของเส้นทางการรักษาเดียวกัน
ทำไมข้อมูลแยกตามช่วงอายุจึงสำคัญ
อายุเป็นหนึ่งในปัจจัยสำคัญที่มีผลต่อผลลัพธ์ของ IVF เนื่องจากคุณภาพของไข่และความสมบูรณ์ของโครโมโซมมีแนวโน้มเปลี่ยนแปลงตามอายุ อัตราความสำเร็จของ IVF จึงอาจแตกต่างกันอย่างมากระหว่างแต่ละช่วงอายุ
ตัวอย่างเช่น ผลลัพธ์ของผู้ที่อายุต่ำกว่า 35 ปี อาจแตกต่างจากผู้ที่มีอายุ 40 ปีขึ้นไปอย่างชัดเจน
ด้วยเหตุนี้ ค่าเฉลี่ยรวมของคลินิกเพียงอย่างเดียวอาจตีความได้ยาก หากไม่มีข้อมูลประกอบเพิ่มเติม ผู้เข้ารับการรักษาจึงอาจควรมองหาสถิติที่แบ่งตามช่วงอายุ แทนการดูเพียงเปอร์เซ็นต์รวมเท่านั้น
ทำไมแต่ละคลินิกจึงรายงานตัวเลขแตกต่างกัน
อัตราความสำเร็จของ IVF อาจแตกต่างกันระหว่างคลินิกจากหลายปัจจัย เช่น
ตัวอย่างเช่น คลินิกที่รับดูแลผู้ป่วยที่เคยรักษาไม่สำเร็จหรือมีภาวะซับซ้อนจำนวนมาก อาจมีลักษณะกลุ่มผู้ป่วยต่างจากคลินิกที่รักษาผู้ป่วยอายุน้อยเป็นส่วนใหญ่
จึงทำให้การเปรียบเทียบคลินิกจากตัวเลขเพียงอย่างเดียว อาจไม่สะท้อนภาพรวมทั้งหมดของกระบวนการรักษาที่แท้จริง
ความสำเร็จของ IVF ไม่ได้เกิดขึ้นจากเพียงขั้นตอนเดียว
อีกหนึ่งความเข้าใจที่พบได้บ่อย คือการคิดว่าความสำเร็จของ IVF ถูกกำหนดจากช่วงเวลาเพียงช่วงเดียว
ในความเป็นจริง IVF ประกอบด้วยหลายขั้นตอน เช่น
ในแต่ละขั้นตอน ทั้งปัจจัยทางชีววิทยาและกระบวนการทางห้องปฏิบัติการล้วนมีผลต่อผลลัพธ์ที่เกิดขึ้น
การเข้าใจว่า IVF เป็น “กระบวนการหลายขั้นตอน” จะช่วยให้ผู้เข้ารับการรักษาเข้าใจมากขึ้นว่า เหตุใดผลลัพธ์จึงไม่สามารถคาดการณ์ได้ตั้งแต่เริ่มต้นรอบการรักษา
ทำไมการพัฒนาของตัวอ่อนจึงสำคัญ
หลังการปฏิสนธิ ตัวอ่อนจะยังคงพัฒนาต่อในห้องปฏิบัติการเป็นเวลาหลายวัน ระหว่างนี้ นักวิทยาศาสตร์ตัวอ่อน (Embryologists) จะติดตามการแบ่งตัวและพัฒนาการของตัวอ่อนในแต่ละระยะ
ประมาณวันที่ 5–6 ตัวอ่อนบางส่วนจะพัฒนาไปถึงระยะ Blastocyst ซึ่งมักเป็นระยะที่เหมาะสมสำหรับการย้ายตัวอ่อน การแช่แข็ง หรือการตรวจพันธุกรรม
อย่างไรก็ตาม ตัวอ่อนแต่ละตัวไม่ได้พัฒนาในอัตราเดียวกัน ซึ่งถือเป็นส่วนหนึ่งของธรรมชาติในการสืบพันธุ์ของมนุษย์
เนื่องจากการพัฒนาของตัวอ่อนเกิดขึ้นภายนอกร่างกายในระหว่างการรักษา IVF คุณภาพของห้องปฏิบัติการและความเชี่ยวชาญด้าน Embryology จึงมีบทบาทสำคัญในการสนับสนุนการเลี้ยงตัวอ่อน
เทคโนโลยีอย่าง Time-Lapse Monitoring ส่งผลต่อผลลัพธ์หรือไม่?
บางคลินิกใช้เทคโนโลยี Time-Lapse Embryo Monitoring เพื่อติดตามการพัฒนาของตัวอ่อนอย่างต่อเนื่อง ขณะที่ตัวอ่อนยังคงอยู่ภายในตู้อบเลี้ยง
เทคโนโลยีนี้ช่วยให้นักวิทยาศาสตร์ตัวอ่อนสามารถวิเคราะห์รูปแบบการพัฒนาได้ละเอียดมากขึ้น โดยไม่ต้องนำตัวอ่อนออกจากสภาพแวดล้อมที่ควบคุมอย่างเหมาะสมบ่อยครั้ง
อ่านเพิ่มเติมเกี่ยวกับเทคโนโลยี Time-Lapse Embryo Monitoring:
How Advanced IVF Laboratory Technology Supports Fertility Treatment
ในบางกรณี ผู้เข้ารับการรักษาอาจได้รับคำแนะนำเกี่ยวกับการตรวจพันธุกรรมตัวอ่อนก่อนการย้ายกลับโพรงมดลูก หรือ PGT (Preimplantation Genetic Testing)
อ่านเพิ่มเติมเกี่ยวกับ PGT:
What Is PGT Genetic Testing in IVF and Who Should Consider It
ทั้งนี้ เทคโนโลยีเหล่านี้ไม่ได้รับประกันการตั้งครรภ์หรือการคลอดบุตรมีชีวิต แต่สามารถให้ข้อมูลเพิ่มเติมที่ช่วยสนับสนุนการประเมินตัวอ่อนและการวางแผนการรักษาในบางกรณี
ทำไมความโปร่งใสในการอธิบายผลลัพธ์ IVF จึงสำคัญ
เนื่องจากการรักษา IVF เป็นทั้งเรื่องสำคัญทางอารมณ์และค่าใช้จ่าย ผู้เข้ารับการรักษาหลายคนจึงต้องการคำอธิบายที่ชัดเจนและสมจริงเกี่ยวกับความหมายของสถิติความสำเร็จ
สิ่งที่ควรทำความเข้าใจ ได้แก่
การสื่อสารอย่างโปร่งใสสามารถช่วยให้ผู้เข้ารับการรักษามีความคาดหวังที่สมจริงมากขึ้น และเข้าใจข้อจำกัดรวมถึงความไม่แน่นอนของการรักษาภาวะมีบุตรยากได้ดีขึ้น
คำถามที่ผู้เข้ารับการรักษาอาจใช้พิจารณาเมื่อดูอัตราความสำเร็จของ IVF
เมื่อเปรียบเทียบคลินิกหรือดูสถิติ IVF ผู้เข้ารับการรักษาอาจลองตั้งคำถามเหล่านี้
คำถามเหล่านี้มักให้ข้อมูลที่มีความหมายมากกว่าการดูเปอร์เซ็นต์เพียงตัวเดียว
มองให้ไกลกว่าตัวเลขเพียงอย่างเดียว
แม้สถิติความสำเร็จจะมีความสำคัญ แต่ก็เป็นเพียงส่วนหนึ่งของการรักษาภาวะมีบุตรยากเท่านั้น
สำหรับหลายคน ปัจจัยอื่น ๆ ก็อาจมีความสำคัญเช่นกัน เช่น
สิ่งเหล่านี้อาจไม่ปรากฏอยู่ในกราฟอัตราความสำเร็จ แต่มีผลอย่างมากต่อประสบการณ์การรักษาโดยรวม
แนวทางของ GenPrime Genea
แนวทางการดูแลของ GenPrime Genea ผสานศาสตร์ด้าน Embryology, Genetics และการวางแผนการรักษาทางคลินิกเข้าไว้ด้วยกันในโปรแกรม IVF แบบครบวงจร
ด้วยประสบการณ์กว่า 40 ปีของ Genea ด้าน IVF และการรักษาภาวะมีบุตรยากจากประเทศออสเตรเลีย GenPrime Genea นำเทคโนโลยีด้าน Embryology และ Genetic Testing มาสนับสนุนการรักษาของแต่ละบุคคลและคู่สมรส
ซึ่งรวมถึงการใช้เทคโนโลยีห้องปฏิบัติการ IVF ระบบเลี้ยงตัวอ่อน เทคโนโลยี Time-Lapse Monitoring และการตรวจพันธุกรรมในกรณีที่เหมาะสม ควบคู่กับการวางแผนการรักษาแบบเฉพาะบุคคลและการให้ข้อมูลอย่างรอบด้าน
คำถามที่พบบ่อย (FAQ)
Q: Pregnancy Rate และ Live Birth Rate ต่างกันอย่างไร?
A: Pregnancy rate อาจหมายถึงผลตรวจการตั้งครรภ์ในระยะแรก หรือการตั้งครรภ์ที่ยืนยันด้วยอัลตราซาวด์ ส่วน live birth rate หมายถึงจำนวนรอบการรักษาที่นำไปสู่การคลอดบุตรมีชีวิต ซึ่งผู้เชี่ยวชาญหลายคนมองว่าเป็นตัวชี้วัดระยะยาวที่มีความหมายมากที่สุด
Q: ทำไมอัตราความสำเร็จของ IVF แต่ละคลินิกจึงแตกต่างกัน?
A: เพราะแต่ละคลินิกดูแลกลุ่มผู้ป่วยต่างกัน ใช้วิธีรายงานผลต่างกัน และมีระดับความซับซ้อนของเคสที่แตกต่างกัน รวมถึงระบบห้องปฏิบัติการและแนวทางการรักษาที่อาจไม่เหมือนกัน
Q: เทคโนโลยี IVF ขั้นสูงช่วยการันตีผลลัพธ์หรือไม่?
A: ไม่มีเทคโนโลยีใดที่สามารถรับประกันการตั้งครรภ์หรือการคลอดบุตรได้ เทคโนโลยีต่าง ๆ เช่น Time-Lapse Monitoring หรือ PGT อาจช่วยให้ข้อมูลเพิ่มเติมเพื่อสนับสนุนการประเมินตัวอ่อนและการวางแผนการรักษา
Q: ทำไมตัวอ่อนบางตัวจึงหยุดพัฒนาระหว่าง IVF?
A: ตัวอ่อนบางส่วนอาจไม่สามารถพัฒนาไปถึงระยะ Blastocyst ได้ ซึ่งอาจเกี่ยวข้องกับคุณภาพของไข่ ปัจจัยจากอสุจิ ความผิดปกติของโครโมโซม และกระบวนการทางชีววิทยาตามธรรมชาติ
Q: ผู้เข้ารับการรักษาควรดูอะไรบ้างเมื่อต้องเปรียบเทียบคลินิก IVF?
A: นอกจากสถิติความสำเร็จแล้ว ผู้เข้ารับการรักษาอาจพิจารณาคุณภาพห้องปฏิบัติการ ความเชี่ยวชาญด้าน Embryology รูปแบบการสื่อสาร ความโปร่งใส และการวางแผนการรักษาแบบเฉพาะบุคคลร่วมด้วย
เมื่อเริ่มค้นหาคลินิก IVF หลายคนมักพบตัวเลขต่าง ๆ เช่น
- “อัตราความสำเร็จ 70%”
- “อัตราการตั้งครรภ์สูง”
- “ผลลัพธ์ IVF ระดับชั้นนำ”
ในตอนแรก ตัวเลขเหล่านี้อาจดูเข้าใจง่ายและตรงไปตรงมา แต่ในความเป็นจริง สถิติความสำเร็จของ IVF มีความซับซ้อนมากกว่าที่หลายคนคิด คลินิกแต่ละแห่งอาจใช้วิธีการวัดผลที่แตกต่างกัน รายงานผลในกลุ่มผู้ป่วยที่ต่างกัน หรือให้ความสำคัญกับช่วงต่าง ๆ ของกระบวนการรักษา ดังนั้น การเปรียบเทียบคลินิกจาก “เปอร์เซ็นต์เพียงตัวเดียว” อาจทำให้เข้าใจคลาดเคลื่อนได้
การเข้าใจว่า “อัตราความสำเร็จของ IVF” หมายถึงอะไร และควรตีความอย่างไรในบริบทที่เหมาะสม จะช่วยให้ผู้เข้ารับการรักษาสามารถตัดสินใจเกี่ยวกับการรักษาภาวะมีบุตรยากได้อย่างมีข้อมูลมากขึ้น
“อัตราความสำเร็จของ IVF” จริง ๆ แล้วหมายถึงอะไร?
สิ่งสำคัญที่ควรเข้าใจก่อนคือ ไม่มีคำนิยามมาตรฐานเพียงหนึ่งเดียวสำหรับคำว่า “อัตราความสำเร็จของ IVF” เพราะแต่ละคลินิกอาจรายงานผลลัพธ์ในรูปแบบที่ต่างกัน เช่น
- ผลตรวจการตั้งครรภ์เป็นบวก
- การตั้งครรภ์ที่ยืนยันด้วยอัลตราซาวด์
- การตั้งครรภ์ที่ดำเนินต่อเนื่อง
- การคลอดบุตรมีชีวิต (Live Birth)
ผลลัพธ์เหล่านี้ไม่ใช่สิ่งเดียวกัน และเกิดขึ้นในแต่ละช่วงของกระบวนการ IVF ดังนั้น เมื่อต้องเปรียบเทียบสถิติ IVF ผู้เข้ารับการรักษาควรทำความเข้าใจว่า ตัวเลขที่รายงานนั้นวัด “ผลลัพธ์ประเภทใด” กันแน่
Pregnancy Rate vs Live Birth Rate
ผลตรวจการตั้งครรภ์เป็นบวก มักเป็นสัญญาณแรกเริ่มที่บ่งบอกว่ามีการฝังตัวของตัวอ่อนเกิดขึ้น ซึ่งเรียกว่า biochemical pregnancy หลังจากนั้นไม่กี่สัปดาห์ การอัลตราซาวด์อาจยืนยันการตั้งครรภ์ด้วยการพบ gestational sac หรือ fetal heartbeat ซึ่งเรียกว่า clinical pregnancy
อย่างไรก็ตาม ในมุมมองของผู้เชี่ยวชาญด้านภาวะมีบุตรยากหลายคน “อัตราการคลอดบุตรมีชีวิต” หรือ live birth rate ถือเป็นหนึ่งในตัวชี้วัดระยะยาวที่มีความหมายมากที่สุด เพราะสะท้อนผลลัพธ์สุดท้ายของการรักษา ไม่ใช่เพียงช่วงเริ่มต้นของการตั้งครรภ์
ทั้งนี้ ไม่ได้หมายความว่าตัวชี้วัดระยะต้นไม่มีความสำคัญ แต่เป็นการแสดงให้เห็นว่า สถิติแต่ละแบบกำลังสะท้อน “คนละช่วง” ของเส้นทางการรักษาเดียวกัน
ทำไมข้อมูลแยกตามช่วงอายุจึงสำคัญ
อายุเป็นหนึ่งในปัจจัยสำคัญที่มีผลต่อผลลัพธ์ของ IVF เนื่องจากคุณภาพของไข่และความสมบูรณ์ของโครโมโซมมีแนวโน้มเปลี่ยนแปลงตามอายุ อัตราความสำเร็จของ IVF จึงอาจแตกต่างกันอย่างมากระหว่างแต่ละช่วงอายุ
ตัวอย่างเช่น ผลลัพธ์ของผู้ที่อายุต่ำกว่า 35 ปี อาจแตกต่างจากผู้ที่มีอายุ 40 ปีขึ้นไปอย่างชัดเจน
ด้วยเหตุนี้ ค่าเฉลี่ยรวมของคลินิกเพียงอย่างเดียวอาจตีความได้ยาก หากไม่มีข้อมูลประกอบเพิ่มเติม ผู้เข้ารับการรักษาจึงอาจควรมองหาสถิติที่แบ่งตามช่วงอายุ แทนการดูเพียงเปอร์เซ็นต์รวมเท่านั้น
ทำไมแต่ละคลินิกจึงรายงานตัวเลขแตกต่างกัน
อัตราความสำเร็จของ IVF อาจแตกต่างกันระหว่างคลินิกจากหลายปัจจัย เช่น
- ความแตกต่างของกลุ่มอายุผู้ป่วย
- การรับรักษาเคสที่มีความซับซ้อนมากขึ้น
- วิธีการรายงานผลที่แตกต่างกัน
- ความแตกต่างของระบบห้องปฏิบัติการและแนวทางการรักษา
- การนับรวมรอบ Fresh Embryo Transfer หรือ Frozen Embryo Transfer
ตัวอย่างเช่น คลินิกที่รับดูแลผู้ป่วยที่เคยรักษาไม่สำเร็จหรือมีภาวะซับซ้อนจำนวนมาก อาจมีลักษณะกลุ่มผู้ป่วยต่างจากคลินิกที่รักษาผู้ป่วยอายุน้อยเป็นส่วนใหญ่
จึงทำให้การเปรียบเทียบคลินิกจากตัวเลขเพียงอย่างเดียว อาจไม่สะท้อนภาพรวมทั้งหมดของกระบวนการรักษาที่แท้จริง
ความสำเร็จของ IVF ไม่ได้เกิดขึ้นจากเพียงขั้นตอนเดียว
อีกหนึ่งความเข้าใจที่พบได้บ่อย คือการคิดว่าความสำเร็จของ IVF ถูกกำหนดจากช่วงเวลาเพียงช่วงเดียว
ในความเป็นจริง IVF ประกอบด้วยหลายขั้นตอน เช่น
- การเก็บไข่
- การปฏิสนธิ
- การเลี้ยงตัวอ่อนในห้องปฏิบัติการ
- การพัฒนาสู่ระยะบลาสโตซิสต์
- การย้ายตัวอ่อน
- การฝังตัว
- การตั้งครรภ์ต่อเนื่อง
- การคลอดบุตรมีชีวิต
ในแต่ละขั้นตอน ทั้งปัจจัยทางชีววิทยาและกระบวนการทางห้องปฏิบัติการล้วนมีผลต่อผลลัพธ์ที่เกิดขึ้น
การเข้าใจว่า IVF เป็น “กระบวนการหลายขั้นตอน” จะช่วยให้ผู้เข้ารับการรักษาเข้าใจมากขึ้นว่า เหตุใดผลลัพธ์จึงไม่สามารถคาดการณ์ได้ตั้งแต่เริ่มต้นรอบการรักษา
ทำไมการพัฒนาของตัวอ่อนจึงสำคัญ
หลังการปฏิสนธิ ตัวอ่อนจะยังคงพัฒนาต่อในห้องปฏิบัติการเป็นเวลาหลายวัน ระหว่างนี้ นักวิทยาศาสตร์ตัวอ่อน (Embryologists) จะติดตามการแบ่งตัวและพัฒนาการของตัวอ่อนในแต่ละระยะ
ประมาณวันที่ 5–6 ตัวอ่อนบางส่วนจะพัฒนาไปถึงระยะ Blastocyst ซึ่งมักเป็นระยะที่เหมาะสมสำหรับการย้ายตัวอ่อน การแช่แข็ง หรือการตรวจพันธุกรรม
อย่างไรก็ตาม ตัวอ่อนแต่ละตัวไม่ได้พัฒนาในอัตราเดียวกัน ซึ่งถือเป็นส่วนหนึ่งของธรรมชาติในการสืบพันธุ์ของมนุษย์
เนื่องจากการพัฒนาของตัวอ่อนเกิดขึ้นภายนอกร่างกายในระหว่างการรักษา IVF คุณภาพของห้องปฏิบัติการและความเชี่ยวชาญด้าน Embryology จึงมีบทบาทสำคัญในการสนับสนุนการเลี้ยงตัวอ่อน
เทคโนโลยีอย่าง Time-Lapse Monitoring ส่งผลต่อผลลัพธ์หรือไม่?
บางคลินิกใช้เทคโนโลยี Time-Lapse Embryo Monitoring เพื่อติดตามการพัฒนาของตัวอ่อนอย่างต่อเนื่อง ขณะที่ตัวอ่อนยังคงอยู่ภายในตู้อบเลี้ยง
เทคโนโลยีนี้ช่วยให้นักวิทยาศาสตร์ตัวอ่อนสามารถวิเคราะห์รูปแบบการพัฒนาได้ละเอียดมากขึ้น โดยไม่ต้องนำตัวอ่อนออกจากสภาพแวดล้อมที่ควบคุมอย่างเหมาะสมบ่อยครั้ง
อ่านเพิ่มเติมเกี่ยวกับเทคโนโลยี Time-Lapse Embryo Monitoring:
How Advanced IVF Laboratory Technology Supports Fertility Treatment
ในบางกรณี ผู้เข้ารับการรักษาอาจได้รับคำแนะนำเกี่ยวกับการตรวจพันธุกรรมตัวอ่อนก่อนการย้ายกลับโพรงมดลูก หรือ PGT (Preimplantation Genetic Testing)
อ่านเพิ่มเติมเกี่ยวกับ PGT:
What Is PGT Genetic Testing in IVF and Who Should Consider It
ทั้งนี้ เทคโนโลยีเหล่านี้ไม่ได้รับประกันการตั้งครรภ์หรือการคลอดบุตรมีชีวิต แต่สามารถให้ข้อมูลเพิ่มเติมที่ช่วยสนับสนุนการประเมินตัวอ่อนและการวางแผนการรักษาในบางกรณี
ทำไมความโปร่งใสในการอธิบายผลลัพธ์ IVF จึงสำคัญ
เนื่องจากการรักษา IVF เป็นทั้งเรื่องสำคัญทางอารมณ์และค่าใช้จ่าย ผู้เข้ารับการรักษาหลายคนจึงต้องการคำอธิบายที่ชัดเจนและสมจริงเกี่ยวกับความหมายของสถิติความสำเร็จ
สิ่งที่ควรทำความเข้าใจ ได้แก่
- ตัวเลขนั้นวัดผลลัพธ์ประเภทใด
- ข้อมูลแยกตามช่วงอายุหรือไม่
- มีการรวมเคสที่ซับซ้อนหรือไม่
- แนวทางการวางแผนการรักษาเป็นอย่างไร
การสื่อสารอย่างโปร่งใสสามารถช่วยให้ผู้เข้ารับการรักษามีความคาดหวังที่สมจริงมากขึ้น และเข้าใจข้อจำกัดรวมถึงความไม่แน่นอนของการรักษาภาวะมีบุตรยากได้ดีขึ้น
คำถามที่ผู้เข้ารับการรักษาอาจใช้พิจารณาเมื่อดูอัตราความสำเร็จของ IVF
เมื่อเปรียบเทียบคลินิกหรือดูสถิติ IVF ผู้เข้ารับการรักษาอาจลองตั้งคำถามเหล่านี้
- ตัวเลขนี้หมายถึง pregnancy rate หรือ live birth rate?
- ข้อมูลแบ่งตามช่วงอายุหรือไม่?
- มีการรวมเคสที่มีความซับซ้อนหรือไม่?
- คลินิกอธิบายทั้งข้อดีและข้อจำกัดอย่างชัดเจนหรือไม่?
- ห้องปฏิบัติการและการติดตามพัฒนาการของตัวอ่อนมีมาตรฐานอย่างไร?
- แผนการรักษาถูกปรับให้เหมาะกับแต่ละบุคคลหรือไม่?
คำถามเหล่านี้มักให้ข้อมูลที่มีความหมายมากกว่าการดูเปอร์เซ็นต์เพียงตัวเดียว
มองให้ไกลกว่าตัวเลขเพียงอย่างเดียว
แม้สถิติความสำเร็จจะมีความสำคัญ แต่ก็เป็นเพียงส่วนหนึ่งของการรักษาภาวะมีบุตรยากเท่านั้น
สำหรับหลายคน ปัจจัยอื่น ๆ ก็อาจมีความสำคัญเช่นกัน เช่น
- ความชัดเจนในการอธิบายข้อมูล
- ความรู้สึกว่าการรักษาถูกออกแบบเฉพาะบุคคล
- รูปแบบการสื่อสารของคลินิก
- การมีส่วนร่วมในการตัดสินใจ
- ความโปร่งใสเกี่ยวกับข้อจำกัดและความไม่แน่นอนของการรักษา
สิ่งเหล่านี้อาจไม่ปรากฏอยู่ในกราฟอัตราความสำเร็จ แต่มีผลอย่างมากต่อประสบการณ์การรักษาโดยรวม
แนวทางของ GenPrime Genea
แนวทางการดูแลของ GenPrime Genea ผสานศาสตร์ด้าน Embryology, Genetics และการวางแผนการรักษาทางคลินิกเข้าไว้ด้วยกันในโปรแกรม IVF แบบครบวงจร
ด้วยประสบการณ์กว่า 40 ปีของ Genea ด้าน IVF และการรักษาภาวะมีบุตรยากจากประเทศออสเตรเลีย GenPrime Genea นำเทคโนโลยีด้าน Embryology และ Genetic Testing มาสนับสนุนการรักษาของแต่ละบุคคลและคู่สมรส
ซึ่งรวมถึงการใช้เทคโนโลยีห้องปฏิบัติการ IVF ระบบเลี้ยงตัวอ่อน เทคโนโลยี Time-Lapse Monitoring และการตรวจพันธุกรรมในกรณีที่เหมาะสม ควบคู่กับการวางแผนการรักษาแบบเฉพาะบุคคลและการให้ข้อมูลอย่างรอบด้าน
คำถามที่พบบ่อย (FAQ)
Q: Pregnancy Rate และ Live Birth Rate ต่างกันอย่างไร?
A: Pregnancy rate อาจหมายถึงผลตรวจการตั้งครรภ์ในระยะแรก หรือการตั้งครรภ์ที่ยืนยันด้วยอัลตราซาวด์ ส่วน live birth rate หมายถึงจำนวนรอบการรักษาที่นำไปสู่การคลอดบุตรมีชีวิต ซึ่งผู้เชี่ยวชาญหลายคนมองว่าเป็นตัวชี้วัดระยะยาวที่มีความหมายมากที่สุด
Q: ทำไมอัตราความสำเร็จของ IVF แต่ละคลินิกจึงแตกต่างกัน?
A: เพราะแต่ละคลินิกดูแลกลุ่มผู้ป่วยต่างกัน ใช้วิธีรายงานผลต่างกัน และมีระดับความซับซ้อนของเคสที่แตกต่างกัน รวมถึงระบบห้องปฏิบัติการและแนวทางการรักษาที่อาจไม่เหมือนกัน
Q: เทคโนโลยี IVF ขั้นสูงช่วยการันตีผลลัพธ์หรือไม่?
A: ไม่มีเทคโนโลยีใดที่สามารถรับประกันการตั้งครรภ์หรือการคลอดบุตรได้ เทคโนโลยีต่าง ๆ เช่น Time-Lapse Monitoring หรือ PGT อาจช่วยให้ข้อมูลเพิ่มเติมเพื่อสนับสนุนการประเมินตัวอ่อนและการวางแผนการรักษา
Q: ทำไมตัวอ่อนบางตัวจึงหยุดพัฒนาระหว่าง IVF?
A: ตัวอ่อนบางส่วนอาจไม่สามารถพัฒนาไปถึงระยะ Blastocyst ได้ ซึ่งอาจเกี่ยวข้องกับคุณภาพของไข่ ปัจจัยจากอสุจิ ความผิดปกติของโครโมโซม และกระบวนการทางชีววิทยาตามธรรมชาติ
Q: ผู้เข้ารับการรักษาควรดูอะไรบ้างเมื่อต้องเปรียบเทียบคลินิก IVF?
A: นอกจากสถิติความสำเร็จแล้ว ผู้เข้ารับการรักษาอาจพิจารณาคุณภาพห้องปฏิบัติการ ความเชี่ยวชาญด้าน Embryology รูปแบบการสื่อสาร ความโปร่งใส และการวางแผนการรักษาแบบเฉพาะบุคคลร่วมด้วย


